歯周病と糖尿病は、いずれも慢性炎症性疾患であり、相互に悪影響を及ぼす「双方向性の関係」があります。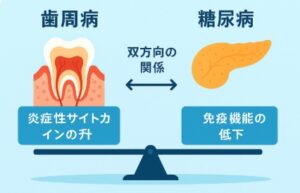
貴方が糖尿病だった場合。
まず、糖尿病患者では高血糖状態が続くことにより、免疫細胞の機能が低下して、感染に対する抵抗力が弱くなります。そのため、歯周病原菌による歯肉の炎症が起きやすくなり、重症化しやすくなります。また、糖尿病では血管障害も進行しやすいため、歯肉の血流が悪化し、組織の修復が遅れるという点も歯周病を悪化させる要因となります。
つまり糖尿病になると歯周病にもなりやすいのです。
一方、貴方が歯周病だった場合。
歯周病によって発生する炎症性サイトカインは血流に乗って全身に拡がり、肝臓や脂肪組織に働いてインスリン抵抗性を高めます。
そうすると、血糖コントロールが困難になり、糖尿病が悪化する可能性があります。このように、歯周病が糖尿病の「血糖悪化因子」として機能することが分かってきました。
たとえば、歯周病が「壊れた蛇口から水が漏れ続けている状態」であったとすると、歯周病つまり(蛇口)が壊れていると、炎症物質つまり(水)が流れ出し続け、体内つまり(家中)に広がって、別の問題(糖尿病)を引き起こすのです。
実際、歯周治療を受けることで、ヘモグロビンの値が0.4~0.6%程度改善されるという報告もあり、これは一部の糖尿病薬と同等の効果になります。
このような理由から、糖尿病患者にとって口腔ケアは単なる“歯の問題”ではなく、全身の健康管理の一部と捉えることが重要です。歯科と内科の連携による「チーム医療」が、今後ますます求められていくことでしょう。






